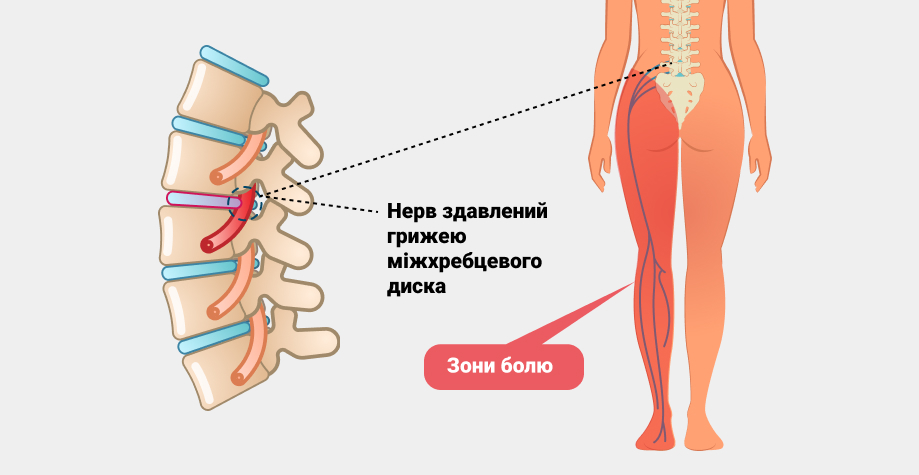
Ишиас — это заболевание, которое характеризуется поражением седалищного нерва. Оно проявляется острыми болями в пояснице, ягодице и ноге. Ишиас может возникнуть по разным причинам и требует своевременного обращения к врачу для правильного диагноза и назначения лечения.
Причины развития ишиаса могут быть различными. Одной из наиболее распространенных причин является межпозвоночная грыжа, при которой межпозвонковый диск выпирает и оказывает давление на седалищный нерв. Также ишиас может возникнуть из-за спондилоартроза, при котором происходит дегенерация суставов позвоночника и сжатие нерва.
Симптомы ишиаса могут быть очень интенсивными и затруднять обычную жизнедеятельность пациента. Основными проявлениями заболевания являются острая боль в ноге, покалывание, онемение и слабость в нижней конечности. Боль может быть постоянной или появляться при физической нагрузке и движении. Часто боль начинается в пояснице и распространяется вдоль седалищного нерва до стопы.
Лечение ишиаса зависит от причин его возникновения и степени тяжести симптомов. Врач может назначить противовоспалительные и обезболивающие препараты, физиотерапию, инъекции, массаж и специальные упражнения для улучшения состояния позвоночника и снижения давления на седалищный нерв. В редких случаях может потребоваться хирургическое вмешательство.
Ишиас — серьезное заболевание, требующее комплексного лечения. Важно обратиться к врачу своевременно и не заниматься самолечением, чтобы избежать осложнений и быстрого прогрессирования заболевания.
Причины ишиаса
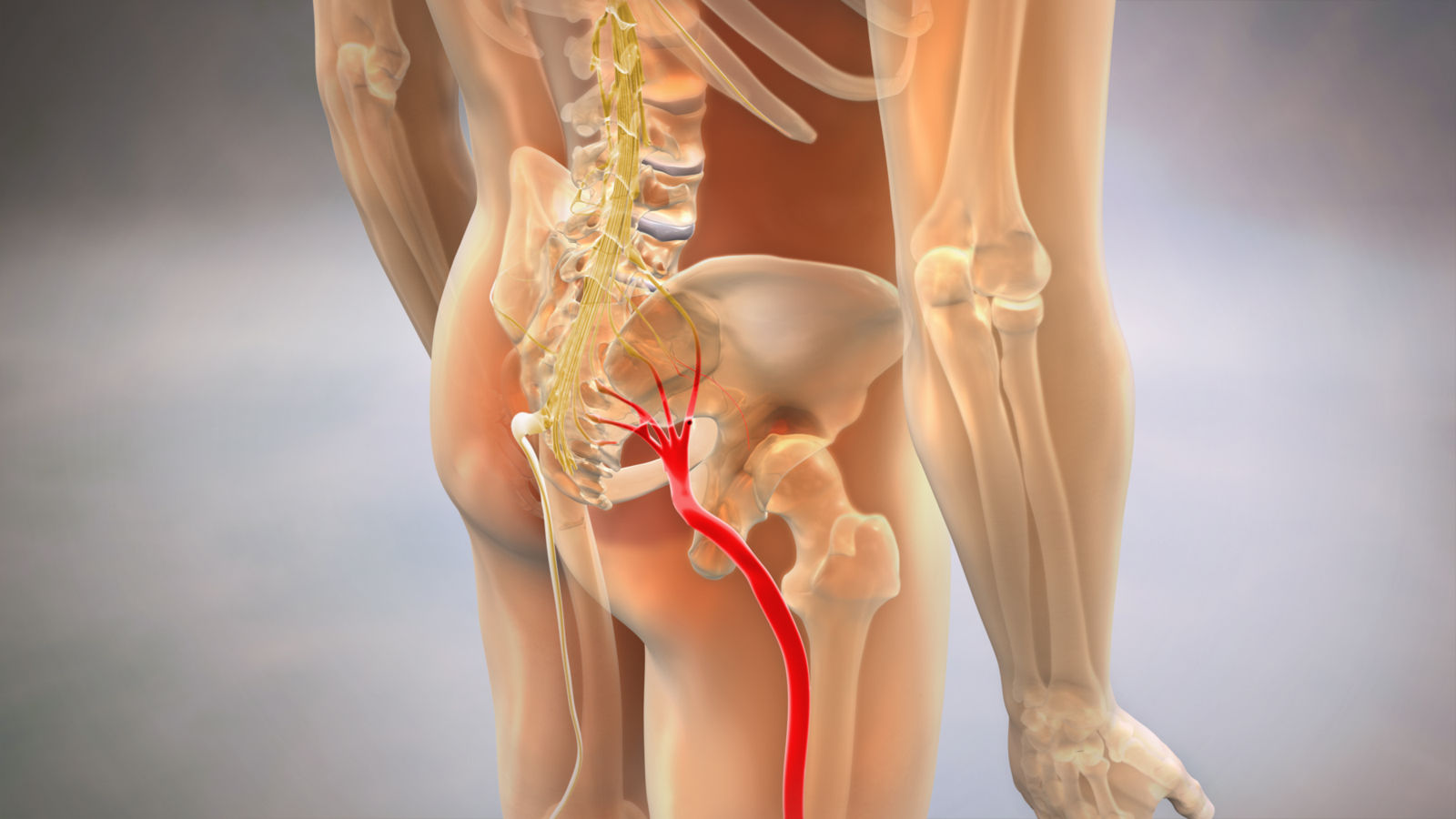
Существует несколько основных причин, которые могут вызвать раздражение или сжатие седалищного нерва и, как следствие, ишиас:
1. Грыжа межпозвоночного диска. Одной из наиболее распространенных причин ишиаса является грыжа межпозвоночного диска. Грыжа возникает, когда мягкое ядро диска выдавливается из межпозвоночной щели и оказывает давление на седалищный нерв.
2. Спондилолистез. Это состояние, при котором одно позвонок смещается вперед относительно соседнего позвонка, что может привести к сжатию седалищного нерва.
3. Спондилоз. Спондилоз — это дегенеративные изменения позвоночника, которые могут привести к стенозу (сужению) канала позвоночного столба и сдавливанию седалищного нерва.
4. Травма. Травма спины, такая как перелом или вывих позвоночника, может повредить седалищный нерв и вызвать ишиас.
5. Рост опухоли. Редко, но опухоль, развивающаяся в позвоночнике или в близлежащих тканях, может сжимать седалищный нерв и вызывать ишиас.
Это лишь некоторые из возможных причин ишиаса. Важно отметить, что диагностика и точное определение причины в каждом индивидуальном случае требуют консультации врача.
Нарушение межпозвонковых дисков
Симптомы грыжи межпозвоночного диска включают острую боль в спине, которая может распространяться по ноге, онемение, слабость и потерю чувствительности в ногах или ступнях. Ишиас, или радикулопатия, возникает, когда грыжа диска сдавливает спинной нерв или его корень, что приводит к появлению сильной боли в нижней части спины и ноге. Симптомы могут быть односторонними или сказываться на обеих ногах в зависимости от местоположения грыжи.
Лечение грыжи межпозвоночного диска может включать консервативные методы, такие как ношение ортезов, физиотерапия, упражнения растяжки и применение противовоспалительных препаратов. В некоторых случаях может потребоваться хирургическое вмешательство для удаления грыжи и облегчения симптомов.
Важно, при появлении острых болей в спине, распространяющихся по ноге и проблем с чувствительностью или слабостью в ногах, следует обратиться к врачу для диагностики и достоверного определения причины симптомов. Раннее обращение за помощью может способствовать более эффективному лечению и предотвратить возможные осложнения.
Воспалительные процессы в спинном мозге
Одним из самых распространенных воспалительных процессов в спинном мозге является миелит. При миелите возникает воспаление в мозговом веществе спинного мозга. Это может привести к нарушению передачи нервных сигналов и вызвать различные симптомы, в зависимости от уровня поражения.
Другим воспалительным процессом, который может затронуть спинной мозг, является артериит. При артерите происходит воспаление сосудов, по которым проходят кровеносные сосуды спинного мозга. Это может привести к нарушению кровоснабжения и вызвать недостаток кислорода и питательных веществ в тканях спинного мозга.
Воспалительные процессы в спинном мозге могут быть лечимыми, особенно если они обнаружены на ранней стадии и правильно диагностированы. Лечение может включать применение противовоспалительных лекарств, иммуномодуляторов и физиотерапевтических процедур. Успех лечения зависит от точности постановки диагноза и своевременности начала лечения.
Важно обратиться к врачу при первых проявлениях симптомов воспалительных процессов в спинном мозге, таких как боли, онемение и слабость в нижних конечностях. Только профессиональная консультация и комплексное лечение могут помочь восстановить здоровье и предотвратить осложнения.
| Причины воспалительных процессов в спинном мозге | Симптомы воспалительных процессов в спинном мозге | Методы лечения воспалительных процессов в спинном мозге |
|---|---|---|
| Инфекционные заболевания | Боли в спине и ногах | Противовоспалительные лекарства |
| Аутоиммунные процессы | Онемение и покалывание | Иммуномодуляторы |
| Травмы | Слабость в нижних конечностях | Физиотерапевтические процедуры |
Сдавление седалищного нерва
Основными причинами сдавления седалищного нерва являются:
- Грыжа межпозвоночного диска – выступление гелеподобного содержимого диска, вызывающее сдавление нервных корешков;
- Остеохондроз – дегенеративное заболевание позвоночника, приводящее к сужению межпозвоночных отверстий и давлению на нервные окончания;
- Мышечная нагрузка – неудобное положение тела или профессиональное занятие, требующее длительной сидячей работы, могут привести к сдавлению седалищного нерва;
- Травма – ушибы, переломы или другие повреждения нижней спины могут вызывать сдавление нерва;
- Ожирение – избыточный вес может оказывать давление на седалищный нерв.
Симптомы сдавления седалищного нерва включают:
- Острую боль, распространяющуюся от нижней спины и ягодицы вниз по ноге;
- Онемение или жжение в области ягодицы и ноги;
- Слабость или трудности с движением ноги или ступни;
- Повышенная чувствительность касания, тепла или холода в ноге;
- Усиление боли при сидении или поднятии тяжестей.
Для лечения сдавления седалищного нерва обычно применяются консервативные методы, такие как физиотерапия, медикаментозное лечение и регулярные упражнения для укрепления мышц спины и ягодиц. В некоторых случаях может потребоваться хирургическое вмешательство, если другие методы не приводят к улучшению состояния.
Симптомы ишиаса
Основные симптомы ишиаса включают:
| Боль | – острое или тупое ощущение боли в нижней части спины, ягодице, задней или передней поверхности бедра, икроножной мышце или стопе. |
| Онемение и покалывание | – ощущение покалывания, припухания или пониженной чувствительности в области, где проходят пораженные нервы. |
| Снижение силы и подвижности | – затруднение движений и функциональных активностей, связанных со спиной и ногами, из-за боли и ограниченной подвижности. |
| Ухудшение симптомов при физической активности | – интенсивность боли усиливается, когда человек совершает движения, в которых задействованы пораженные мышцы или нервы. |
| Ослабление рефлексов | – при докторском осмотре, обнаруживается ослабление или отсутствие некоторых рефлексов, связанных с пораженными нервами. |
Если у вас появились подобные симптомы, рекомендуется незамедлительно обратиться к врачу для диагностики и начала лечения ишиаса.
Острая или резкая боль в нижней части спины
Острая или резкая боль в нижней части спины может быть одним из симптомов ишиаса, неврологического состояния, характеризующегося воспалением или сдавливанием седалищного нерва. Эта боль может быть чрезвычайно интенсивной и ощущаться в области поясницы, ягодиц, нижних конечностей или стоп.
Наиболее распространенной причиной острой боли в нижней части спины является грыжа межпозвоночного диска. Грубо говоря, когда грыжа происходит в поясничном отделе позвоночника, она может давить на седалищный нерв, вызывая острую боль. Кроме того, острая боль может быть следствием спазма мышц или воспаления сустава.
Острая боль в нижней части спины, вызванная ишиасом, обычно проявляется в одной ноге, и может быть сопровождается онемением, слабостью мышц и покалыванием. Она может возникать при определенных движениях или положениях тела, таких как сидя, стоя или ходьба. Лечение острой боли в нижней части спины зависит от ее причины, но может включать медикаментозную терапию, физическую терапию и хирургическое вмешательство в некоторых случаях.
Важно обратиться к врачу, если острая боль в нижней части спины становится невыносимой, сопровождается параличом или проблемами с мочеиспусканием, или если она не улучшается в течение нескольких недель. Только квалифицированный специалист может определить причину боли и предложить наиболее подходящее лечение.
Ломоть, онемение и слабость в ноге
Наиболее частыми причинами ишиаса являются грыжа межпозвоночного диска, спондилез (остеохондроз позвоночника), стеноз позвоночного канала и синдром пирформиса. Кроме того, травма, воспаление или сдавливание нерва также могут привести к развитию ишиатического невралгии.
Ощущение ломоти, онемения и слабости в ноге может быть связано с нарушением нервной передачи и снижением мышечной силы. Кроме того, данные симптомы могут быть сопровождаемы чувством покалывания, жжения или холодности в ноге.
Лечение ишиаса и сопутствующих симптомов может включать немедикаментозные методы, такие как физиотерапия, массаж и упражнения для укрепления спины и ног.
Также, врач может назначить препараты противовоспалительного действия для устранения воспаления и уменьшения боли. В некоторых случаях может потребоваться хирургическое вмешательство для устранения причины, вызывающей ишиас.
Если вы испытываете ломоть, онемение и слабость в ноге, важно обратиться за медицинской помощью, чтобы определить причину и назначить эффективное лечение. Боль и другие неприятные ощущения в ноге могут существенно ограничить вашу активность и качество жизни, поэтому не откладывайте визит к врачу.
Покраснение и отечность в области спинального нерва
Когда спинальный нерв сдавливается или раздражается, воспаление начинает распространяться вокруг нерва. Это приводит к покраснению и отечности вокруг места воспаления. Пациенты часто могут заметить покраснение и отечность вдоль нерва, который проходит по задней стороне бедра, иррадиирующую боль вдоль нерва и слабость в ногах.
Покраснение и отечность могут быть дискомфортными и вызывать дополнительные симптомы, такие как зуд или жжение. При неправильном или ненадлежащем лечении покраснение и отечность могут продолжаться и усиливаться, что приводит к дальнейшим проблемам со спинальным нервом.
Для лечения покраснения и отечности в области спинального нерва обычно применяются методы, направленные на снятие воспаления и уменьшение раздражения нерва. Врач может рекомендовать применение лекарственных препаратов, таких как негормональные противовоспалительные препараты и мази для наружного применения, которые помогут уменьшить покраснение и отечность.
Также могут использоваться физиотерапевтические методы, включающие массаж, упражнения и физическую терапию, чтобы укрепить мышцы и снять напряжение в области спинального нерва. При необходимости врач может также рекомендовать применение горячей или холодной компресии для снятия отека и уменьшения покраснения.
Важно обратиться к врачу, если вы заметили покраснение и отечность в области спинального нерва, так как это может свидетельствовать о серьезных проблемах со здоровьем. Врач будет проводить обследование и диагностику, чтобы определить причину симптомов и назначить наиболее эффективное лечение.
Методы лечения ишиаса
Лечение ишиаса обычно включает несколько методов, которые направлены на снятие болей и восстановление нормальной функции нерва. Индивидуальный подход к лечению может зависеть от причины и тяжести симптомов ишиаса. Вот несколько методов, которые могут быть использованы для облегчения боли и ускорения восстановления:
- Медикаментозное лечение — нестероидные противовоспалительные препараты (НПВП) могут быть назначены для снятия воспаления и боли. Лекарства, такие как ибупрофен и диклофенак, могут помочь уменьшить отек и убрать дискомфорт, связанный с ишиасом.
- Физиотерапия — физиотерапевтические процедуры могут быть назначены для укрепления мышц и улучшения подвижности позвоночника. Различные упражнения и растяжки могут помочь снять напряжение и уменьшить симптомы ишиаса.
- Акупунктура — акупунктура может быть использована для снятия боли и улучшения кровообращения в области, пораженной ишиасом. Мелкие иглы вводятся в определенные точки на теле, чтобы стимулировать саморегуляцию организма и уменьшить болевые ощущения.
- Массаж — массаж может быть эффективным способом для снятия напряжения и неприятных ощущений в мышцах, связанных с ишиасом. Массажист может использовать различные техники для улучшения кровотока и прогрессивного снятия боли.
- Электромиостимуляция — этот метод облегчает боль путем применения небольших электрических импульсов к мышцам, связанным с ишиасом. Электромиостимуляция может помочь снизить боли и улучшить функцию мышц.
- Инъекции — инъекции с применением нейролитических препаратов, таких как кортикостероиды, могут быть предложены в случаях, когда необходимо срочное облегчение боли. Инъекции могут быть проведены непосредственно в области, пораженной ишиасом, для предотвращения отека и воспаления.
- Хирургическое вмешательство — в редких случаях, когда консервативное лечение не предоставляет достаточного облегчения, может потребоваться хирургическое вмешательство. Хирургия может быть необходима для удаления диска или других структур, которые сжимают нерв и вызывают ишиас.
Важно обратиться к врачу для получения правильной диагностики и назначения соответствующего лечения. Самолечение может усугубить симптомы и привести к серьезным последствиям.
Физическая терапия и упражнения

Одним из основных элементов физической терапии при ишиасе являются упражнения. Они развивают гибкость и силу мышц, уменьшают воспаление и улучшают кровообращение. Легкие упражнения можно выполнять даже дома, а сложные требуют наблюдения специалиста.
Важно выбирать упражнения, которые не нагружают позвоночник и не вызывают боль. Некоторые из них включают:
- Статика «кот-корова»: становитесь на колени и руки, выпрямите спину и опустите голову вниз. Затем сгорбитесь вверх, опустите голову и повторите.
- Упражнения на сгибание ног: ложитесь на спину, начинайте поднимать одну ногу, согнутую в колене, к груди. Удерживайте положение и медленно опустите ногу. Повторяйте с другой ногой.
- Перекатывание на мяче: сядьте на большой мяч и медленно катайтесь вперед-назад, чтобы мяч массировал спину.
Однако перед началом любых упражнений следует проконсультироваться с врачом или физиотерапевтом. Они помогут выбрать оптимальные упражнения и контролировать прогресс восстановления.
Вместе с физической терапией врач может назначить массаж, ортезы и другие методы лечения ишиаса. Важно помнить, что физическая терапия и упражнения являются частью комплексного подхода к лечению ишиаса и требуют регулярности и постепенного увеличения нагрузки.
Лекарственные препараты для снижения боли и воспаления
Для облегчения боли и снижения воспаления, связанного с ишиасом, могут применяться различные лекарственные препараты. В зависимости от интенсивности симптомов и индивидуальных особенностей пациента выбираются соответствующие средства. Некоторые из них работают на снижение болевых ощущений, другие направлены на уменьшение воспалительного процесса.
Одним из наиболее распространенных и широко используемых препаратов для снижения боли при ишиасе являются нейропатические анальгетики. Эти препараты воздействуют на нервные окончания, уменьшая боль и предотвращая передачу болевых сигналов в мозг. Некоторые из них также имеют противовоспалительный эффект.
Важным классом лекарственных средств являются незаменимые противовоспалительные нестероидные препараты (НПВП). Они уменьшают воспаление вокруг сдавленного нерва и снижают болевой синдром. Препараты этой группы доступны в виде таблеток, капсул или мазей для наружного применения.
Если болевой синдром сопровождается мышечными спазмами, могут применяться мышечные расслабляющие препараты. Они помогают снять напряжение в мышцах и улучшить кровообращение в затронутой области.
| Название препарата | Действие |
|---|---|
| Парацетамол | Анальгетик и жаропонижающее средство |
| Ибупрофен | Противовоспалительное, жаропонижающее и анальгетическое действие |
| Нимесулид | Противовоспалительное, жаропонижающее и анальгетическое действие |
| Мелоксикам | Противовоспалительное, жаропонижающее и анальгетическое действие |
Прием лекарственных препаратов должен осуществляться под контролем врача, который назначит оптимальные дозировки и схему применения в соответствии с особенностями пациента. Важно соблюдать рекомендации по применению и не превышать рекомендуемую дозу, чтобы избежать возможных побочных эффектов.
Вопрос-ответ:
Чем вызван ишиас?
Ишиас вызывается сдавливанием или раздражением седалищного нерва. Это может быть вызвано различными причинами, включая грыжу межпозвоночного диска, остеоартроз позвоночника, поясничный спондилез и другие заболевания позвоночника.
Какие симптомы сопутствуют ишиасу?
Симптомы ишиаса могут включать острую боль в нижней части спины или ягодице, распространяющуюся вниз по задней поверхности ноги. Часто боль сопровождается онемением, слабостью в ноге или проколами и жжением вдоль нерва. Также может быть ограничена подвижность и возможность сидеть или стоять на одной ноге.
Как диагностируется ишиас?
Диагностика ишиаса включает физическое обследование, медицинскую историю пациента и проведение дополнительных исследований, таких как рентген, МРТ или компьютерная томография позвоночника. Эти исследования помогают выявить возможные причины симптомов и определить план лечения.
Как лечить ишиас?
Лечение ишиаса может включать обезболивающие препараты, физиотерапию, аккупунктуру, растяжку и укрепление мышц спины, методы нетрадиционной медицины и инъекции с препаратами для снятия воспаления. В некоторых случаях может потребоваться хирургическое вмешательство для удаления причины давления на седалищный нерв.